Эксперты АСС выпустили практически ориентированный консенсус, посвященный вопросам ведения пациентов с миокардитом.
Основные тезисы:
- Врачам необходимо знать о трех классических проявлениях миокардита: боль в груди, сердечная недостаточность/шок и симптомы, связанные с аритмией (например, предобморочное состояние или обморок). У молодого человека наличие в анамнезе предшествующей вирусной инфекции или других факторов риска, определяющих стадию А риска миокардита, сопровождающихся любым из этих сердечно-сосудистых симптомов, должно вызывать подозрение на этот диагноз.
- Высокочувствительный сердечный тропонин (hs-cTn) является распространенным диагностическим тестом у пациентов с подозрением на миокардит; однако у некоторых пациентов с миокардитом hs-cTn не будет повышен. Необходимы дальнейшие исследования, чтобы определить, может ли нормальный уровень ниже пределов обнаружения в еще более чувствительных тестах служить эффективной стратегией исключения этого диагноза; также не ясна диагностическая ценность определения тропонина в динамике.
- МРТ сердца и эндомиокардиальная биопсия считаются основными тестами в диагностике миокардита. Первый часто позволяет неинвазивно диагностировать стадию B или симптоматический миокардит. При проведении МРТ диагностика миокардита основана на T1 и T2 критериях (обновленные в 2018г. критерии Lake Louise). У части пациентов—со сниженной сократительной функцией желудочков, нарушенной гемодинамикой/симптоматической СН или электрической нестабильностью —оправдана биопсия для диагностики определенных состояний, требующих этиотропной терапии, включая иммунодепрессанты.
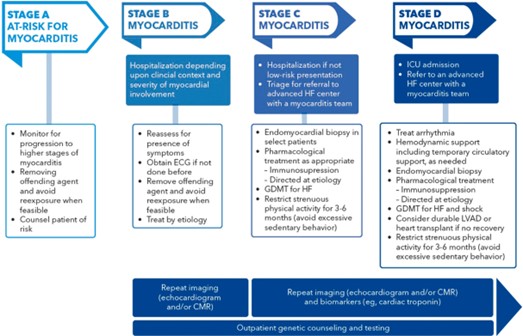
- Эксперты предлагают относиться к миокардиту как к динамическому процессу, что предполагает использование классификации по стадиям аналогично ХСН:
Стадия А – факторы риска (вакцинация, вирусная инфекция, тимома, гиперэозинофилия, аутоиммунные заболевания, генетическая предрасположенность, применение кардиотоксичных лекарств);
Стадия В – асимптомное течение (но есть типичные признаки миокардита по гистологии или МРТ или повышение в/ч тропонина); Стадия С – симптомный миокардит (как стадия В + типичные симптомы);
Стадия D – тяжелый миокардит (критерии стадии С + признаки гемодинамической нестабильности, требующей инотропов или циркуляторной поддержки, либо признаки электрической нестабильности, требующей инвазивных вмешательств). - Необходимы исследования для определения траекторий течения 4 стадий миокардита, включая риск их прогрессирования до хронической СН.
- Стратификация риска у пациентов с симптоматическим миокардитом определяет решение о направлении в экспертный центр СН с многопрофильной командой по миокардиту. Кандидатами для перевода в такой центр являются пациенты со следующими признаками: сниженная сократительная функция желудочков, симптоматическая СН, гемодинамическая нестабильность или электрическая нестабильность (либо желудочковые аритмии, либо блокада сердца).
- Наблюдение за пациентами с миокардитом не заканчивается через 2–3 недели, даже при разрешении симптомов. В ходе последующего наблюдения рекомендуется провести два кардиологических исследования. В ранние сроки после постановки диагноза (например, через 2–4 недели) повторная эхокардиограмма позволяет обнаружить новое или прогрессирующее ухудшение функции левого желудочка, что позволяет предположить диагноз гигантоклеточного миокардита (ГКМ). Второе исследование - либо повторная эхокардиограмма (миокардит стадии C низкого риска), либо МРТ сердца (если миокардит стадии C низкого риска или если миокардит стадии D), рекомендуется через 6 месяцев. Необходимо отстаивать необходимость страхового покрытия этих тестов.
- Учитывая растущее признание генетической предрасположенности к миокардиту, всем пациентам, давшим согласие, рекомендуется генетическое консультирование и тестирование. Обнаружение патогенного варианта должно сопровождаться каскадным скринингом членов семьи.
- Безопасность возвращения к интенсивной физической активности определяется результатами МРТ сердца в динамике, 24-часовым мониторингом ЭКГ и тестированием с физической нагрузкой, как правило, через 6 месяцев после постановки диагноза. У некоторых спортсменов эти оценки могут быть сделаны уже через 3 месяца после первого эпизода миокардита для рассмотрения вопроса о возвращении к соревновательным видам спорта.
- Необходимы дальнейшие исследования широкого спектра вопросов: как социальные детерминанты здоровья влияют на развитие и прогрессирование миокардита; какова потребность в международных регистрах с участием различных заинтересованных сторон; место улучшенного фенотипирования с помощью новых биомаркеров, стратегий визуализации и уточненной патологической интерпретации образцов биоптатов, включая роль полимеразной цепной реакции (ПЦР); преимущества иммуносупрессии при лимфоцитарном миокардите; улучшает ли ЭКМО результаты лечения.
Алгоритм ведения пациентов с миокардитом представлен на рисунке
По материалам:
JACC. Dec 10, 2024. Epublished DOI: 10.1016/j.jacc.2024.10.080
